Hoje completamos 2 anos de Pandemia de Covid-19. No início de 2020, ainda em janeiro, víamos as notícias percorrendo o mundo, acompanhávamos atentos aos acontecimentos recentes acerca de uma pneumonia cujo patógeno era considerado novo, para nós.
No dia 11 de março de 2020, a Organização Mundial da Saúde finalmente decreta que o Coronavírus, SARS-CoV-2, tinha se tornado uma pandemia. Isto é, um vírus que atinge todos os países do mundo (ou quase todos).
Enquanto buscávamos informações seguras para realizar nosso trabalho, aqui no Blogs de Ciência da Unicamp, também víamos proliferar desinformações vindas dos locais em que mais deveríamos confiar e que ocupam postos destinados ao cuidado de nossa população.
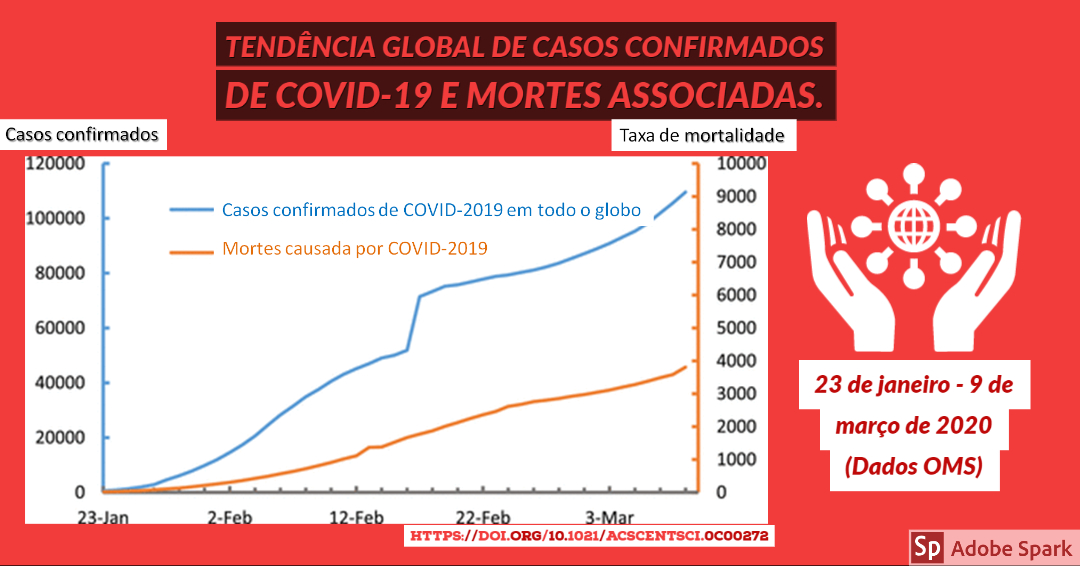
Em 2 anos, enfrentamos mais de 450 milhões de casos notificados no mundo e 6 milhões de óbitos confirmados registrados. Destes, ainda que com uma subnotificação enorme, quase 11% ocorreu aqui em solo brasileiro (cuja população total é 2,6% da população mundial…).
Vidas que não sofrem sozinhas ao virem a termo. Foram pessoas, famílias inteiras, sofrendo com desde a infecção, até internações, cuidados paliativos e descaso ou falta de leitos hospitalares – o que aconteceu em grande parte do mundo. (Podemos analisar isto aqui, aqui, aqui, aqui e mais recentemente, aqui).
Primeiro ano da Pandemia
Aqui no Brasil, após um primeiro ano nitidamente marcado pela desinformação, o colapso veio junto com o início de uma lenta vacinação e muita apreensão. Nosso março de 2021 foi marcado com perdas e exaustão, que nublavam a esperança pela chegada da vacina. Uma vez que víamos despedidas de pessoas queridas que não conseguiram se afastar da infecção, semanas antes de sua tão esperada data de vacinação chegar. Este foi o maior colapso sanitário e hospitalar já vivenciado em nosso país.
O Especial COVID-19, aliava-se ao Todos Pelas Vacinas e também ao Consulado Geral da França em São Paulo para informar sobre vacinas, Covid-19, efeitos sociais da pandemia, surgimento de variantes e muito mais temas necessários para entendermos e enfrentarmos esta doença que se agravava no cenário brasileiro.
Assim, completamos 1 ano de pandemia no auge do colapso, após uma virada de ano literalmente sem ar, em Manaus, em um ato de descaso sem igual na história de nosso país.
Segundo ano de Pandemia
Iniciamos 2021 com 200 mil óbitos. Rapidamente chegamos a marcas mais tristes e devastadoras, que só desaceleraram em função da vacinação que ampliou sua cobertura ao longo do primeiro semestre, ainda que com velocidade menor do que a capacidade brasileira de negociação, compra e distribuição destas vacinas.
Passamos por uma dolorosa CPI, que escancarou esquemas de corrupção e planejamentos que em nada relacionam-se com princípios de uma gestão pública para salvar vidas, frente a uma crise sanitária que vivenciávamos.
Debatemos inúmeros medicamentos que não tinham efeito algum para Covid-19, enquanto notícias falsas sobre vacinas brotavam em mensagens instantâneas de aplicativos e causavam hesitação vacinal.
Fechamos o ano de 2021 com mais de 600 mil mortes em nosso país, muitas delas evitáveis. Vimos, ainda neste final de 2021, o apagão de dados públicos do DATASUS. Sem explicações plausíveis, o que prejudicou muito o monitoramento da doença no Brasil.
Todavia, a esperança da vacina infantil aprovada pela Anvisa trazia alento para nós, também.
Junto com a vacina infantil, um novo levante de desinformações era visto, mais cruel e ardiloso: a frequente ameaça que, supostamente, as vacinas causavam miocardite e mal súbito em crianças é uma avalanche constante em nossos meios de comunicação de redes sociais.
Sem qualquer fundamento ou dados concretos, causam hesitação vacinal em um grupo ainda vulnerável. Piorando, ainda, nosso cenário em que caem as últimas barreiras de cuidados básicos individuais. Por exemplo, as máscaras faciais. Além disso, acentua-se a situação em função de estados e municípios retirando a obrigatoriedade de uso em crianças em fase escolar, sem esquema vacinal completo.
Seguimos atentos, junto a outros grupos de divulgadores científicos e cientistas, olhando atentamente números, pesquisas, casos pelo mundo, tentando compreender o momento em que estamos vivendo da pandemia. Além disso, com esperança de dias melhores e mais amenos (como acreditamos realmente estarmos alcançando), ainda cientes de que a pandemia não acabou. Não estamos em uma endemia e temos reiterado que tornar-se uma endemia não é algo bom, se negligenciarmos mortes por Covid-19.
Longe de alarmismos, temos tentado observar a pandemia com um otimismo atento e alerta.
E com radares ligados para novidades que possam ser importantes para seguirmos divulgando ciência, todos os dias.
A todes que seguem juntes a nós, nessa toada, nosso muito obrigada.
Este texto foi escrito originalmente para o Especial COVID-19.

Os argumentos expressos nos posts deste especial são dos pesquisadores. Dessa forma, produziu-se textos produzidos a partir de campos de pesquisa científica e atuação profissional dos pesquisadores. Além disso, a revisão por pares aconteceu por pesquisadores da mesma área técnica-científica da Unicamp. Assim, não, necessariamente, representam a visão da Unicamp e essas opiniões não substituem conselhos médicos.